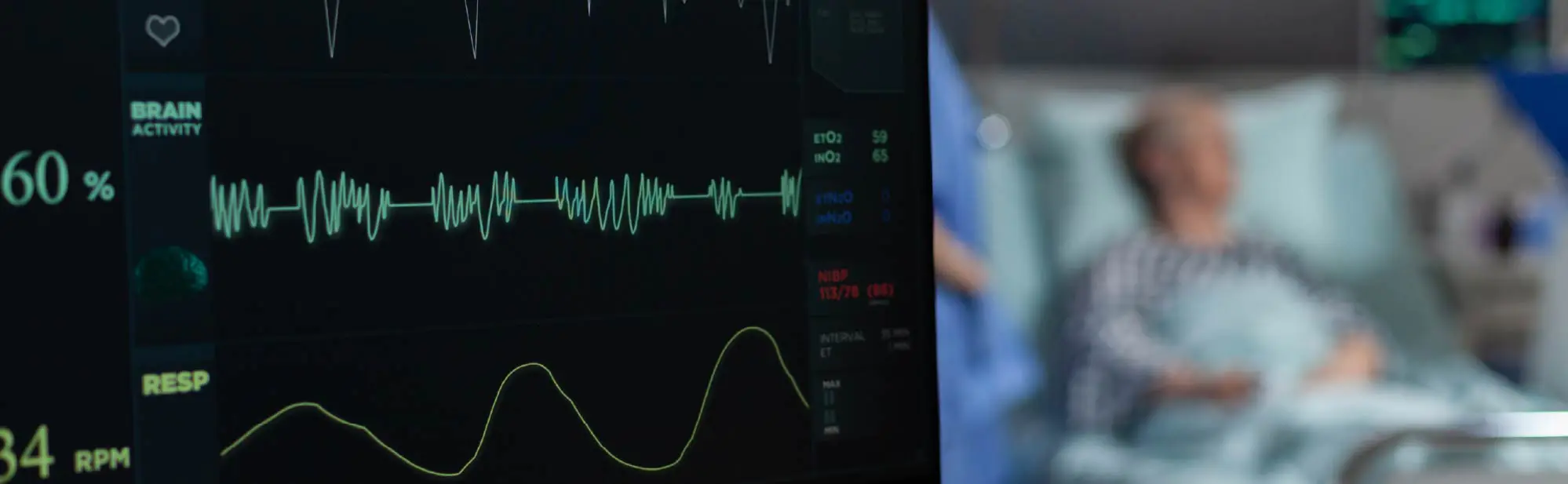
Монітор пацієнта у відділенні реанімації та інтенсивної терапії є базовим елементом системи життєзабезпечення. Його завдання — забезпечити безперервний, точний та клінічно інтерпретований контроль життєво важливих показників у пацієнтів із критичними порушеннями функцій органів та систем.
На відміну від моніторів для загальних відділень, реанімаційні системи повинні підтримувати інвазивні вимірювання артеріального тиску, розширений аналіз ЕКГ, капнографію, моніторинг пацієнтів на штучній вентиляції легень (ШВЛ), а також стабільну роботу в режимі 24/7 без втрати точності сигналів.
Вибір монітора для інтенсивної терапії — це оцінка не лише переліку параметрів, а й архітектури системи, її модульності, надійності, можливостей інтеграції та відповідності клінічним сценаріям конкретного відділення
У відділенні інтенсивної терапії монітор пацієнта повинен забезпечувати безперервний контроль параметрів, що відображають стан серцево-судинної, дихальної та терморегуляторної систем. Вибір конфігурації повинен відповідати профілю відділення (загальна реанімація, кардіореанімація, післяопераційна ВІТ тощо).
1.1. Електрокардіографія (ЕКГ)
ЕКГ є базовим інструментом оцінки електричної активності серця в умовах гемодинамічної нестабільності.
Для ВІТ монітор повинен забезпечувати:
3- або 5-відведень (мінімально)
Безперервний розрахунок частоти серцевих скорочень
Автоматичний аналіз аритмій (асистолія, шлуночкова тахікардія, фібриляція шлуночків, брадикардія)
Аналіз сегмента ST (бажано при 5-відведеннях)
У кардіореанімації доцільною є підтримка 12-відведень для діагностичного аналізу ішемічних змін.
1.2. Неінвазивний артеріальний тиск (NIBP)
Неінвазивне вимірювання тиску використовується для первинного контролю та у стабільних пацієнтів.
Монітор повинен підтримувати:
Осцилометричний метод вимірювання
Режими: ручний, автоматичний з інтервалом, STAT
Відображення систолічного (SYS), діастолічного (DIA) та середнього артеріального тиску (MAP)
Профілі: дорослий / педіатричний / неонатальний
У критичних пацієнтів NIBP не замінює інвазивний контроль, але використовується як додатковий (базовий) канал моніторингу.
1.3. Інвазивний артеріальний тиск (IBP)
Інвазивний моніторинг є стандартом для пацієнтів із шоком, тяжкою гіпотензією, при вазопресорній підтримці або під час ШВЛ.
Монітор повинен підтримувати:
Мінімум 2 інвазивні канали
Відображення хвильової форми тиску
Визначення SYS / DIA / MAP
Нульову калібровку (zeroing)
Можливість вибору типу тиску (ART, CVP, PAP, ICP тощо)
Ключовим є стабільність сигналу та мінімізація дрейфу базової лінії.
1.4. Пульсоксиметрія та сатурація (SpO₂)
Моніторинг показників пульсоксиметрії дозволяє оцінювати оксигенацію крові в режимі реального часу.
Вимоги для ВІТ:
Стійкість до рухових артефактів
Коректна робота при низькій перфузії
Відображення плетизмографічної кривої
Розрахунок частоти пульсу
У пацієнтів на ШВЛ пульсоксиметрія використовується для оцінки ефективності оксигенації.
1.5. Капнографія
Моніторинг показників капнографії, зокрема кінцево-видихового CO₂ (EtCO₂) є обов’язковим у пацієнтів на штучній вентиляції легень.
Монітор повинен забезпечувати:
Відображення капнограми (хвильової форми CO₂)
Числове значення EtCO₂
Вимірювання у mmHg, kPa або %
Сумісність із sidestream (капнографія у боковому потоці) або mainstream (капнографія в основном потоці) технологією
Моніторинг показників капнографії дозволяє оцінювати вентиляцію, перфузію та ефективність серцево-легеневої реанімації.
1.6. Температурний моніторинг
У критичних пацієнтів температурний контроль має прогностичне значення (впливає на результат діагностики).
Монітор повинен забезпечувати:
Мінімум 2 канали
Можливість одночасного контролю центральної та периферичної температури
Відображення різниці температур (ΔT)
1.7. Моніторинг дихання
У реанімації монітор пацієнта повинен підтримувати:
Тривоги апное
Відображення графіку дихальної хвильової форми
Важливо, щоб алгоритм був стійкий до кардіогенних артефактів у пацієнтів із тахікардією.
Модульна архітектура в умовах інтенсивної терапії забезпечує гнучке формування конфігурації моніторингу залежно від клінічного стану пацієнта та профілю відділення.
Конструктивно система складається з:
Базового моніторного блоку (екран, процесор, система управління),
Слотів для встановлення вимірювальних модулів,
Окремих змінних модулів із власними вимірювальними платами та аналого-цифровими перетворювачами.
2.1. Принцип розподіленої обробки сигналів
У модульних системах первинна обробка біосигналів виконується безпосередньо в модулі. Це зменшує:
Рівень електромагнітних перешкод
Вплив взаємних каналів
Затримку передачі даних
Оцифрований сигнал передається до центрального процесора монітора для відображення, аналізу та формування тривог.
2.2. Конфігурація параметрів
Модульна архітектура дозволяє формувати індивідуальну конфігурацію для кожного ліжка інтенсивної терапії.
Типова реанімаційна конфігурація може включати:
Мультипараметричний модуль (блок) (ECG, NIBP, SpO₂, Temp)
Модуль інвазивного тиску (2–4 канали IBP)
Модуль капнографії (CO₂)
Модуль визначення анестетичних газів
Модуль BIS або розширеного моніторингу EEG
Додавання нового параметра не потребує заміни базового монітора — достатньо встановлення відповідного модуля. Для відділення інтенсивної терапії критично важливою є можливість заміни або додавання модуля без переривання роботи системи. Модульна архітектура дозволяє адаптувати конфігурацію при зміні клінічних задач (кардіореанімація, нейрореанімація, післяопераційна ВІТ).
У відділенні інтенсивної терапії монітор пацієнта інтегрується в єдину систему централізованого спостереження, що забезпечує повний контроль стану пацієнтів у реальному часі.
3.1. Центральна станція моніторингу (Central Monitoring Station)
Центральна станція моніторингу забезпечує:
Одночасне відображення даних з кількох моніторів
Перегляд графіків, хвильових форм у реальному часі
Контроль тривог з усіх підключених ліжок
Архівування трендів та подій
Доступ до історії пацієнта
У ВІТ це дозволяє медичному персоналу:
Контролювати пацієнтів з операторської (робочого місця) медперсоналу
Оперативно реагувати на критичні події
Зменшити ризик пропущених тривог по показникам
Кількість одночасно підключених ліжок пацієнта визначається архітектурою системи та пропускною здатністю мережі.
3.2. Мережева інтеграція
Монітор повинен підтримувати підключення до локальної мережі лікарні (LAN) через Ethernet або захищені бездротові протоколи Wi-Fi.
Обов’язкові можливості:
Передача даних у центральну станцію в реальному часі
Синхронізація часу між пристроями
Резервування даних при тимчасовій втраті з’єднання
Інтеграція з медичною інформаційною системою медичної лікарні (HIS/EMR)
Важливо, щоб система підтримувала стандартизовані протоколи обміну даними, що забезпечують сумісність з іншими інформаційними платформами лікарні.
3.3. Архівування та збереження даних
Для відділення інтенсивної терапії принциповими є:
Довготривале збереження трендів (24–120 годин і більше),
Збереження подій тривог,
Можливість експорту даних для клінічного аналізу.
Це особливо важливо під часу аналізу критичних випадків, аудиті якості медичної допомоги та веденні медичної документації.
Висновок
Вибір монітора пацієнта для відділення інтенсивної терапії визначається не лише переліком параметрів, а комплексом технічних та клінічних характеристик. До ключових аспектів належать:
Повноцінний контроль життєво важливих параметрів (ЕКГ, NIBP, IBP, сатурація, моніторинг температури, капнографія)
Підтримка розширеного моніторингу пацієнтів на ШВЛ та у седації
Модульна архітектура для адаптації під клінічні потреби та швидкої заміни/розширення функціоналу обладнання
Інтеграція з центральною станцією моніторингу та медичною інформаційною системою для безперервного контролю та архівування даних
Забезпечення безперервності роботи моніторингової системи
Комплексна оцінка цих характеристик дозволяє підвищити точність клінічних рішень, оперативність реагування на критичні події та загальний рівень безпеки пацієнтів у реанімаційних відділеннях.